Гръбначният стълб е уникална биокинематична система, способна е да понася натоварвания без повреди, но като всяка структура се износва с времето. В млада възраст се поддържа стабилно състояние благодарение на бързите регенеративни способности, но след 50 години запасите им постепенно изчезват, което води до образуването на остеохондроза.
Остеохондрозата е най-честата дегенеративно-дистрофична патология на гръбначния стълб, която с напредване се разпространява в близките структури на гръбначния сегмент.

Теории за развитие
Етиологията на остеохондрозата е неизвестна. Съществуващите в момента теории за развитието на това заболяване:
- Метаболитен.Промени в метаболизма на гръбначния диск поради неговата дехидратация (количеството вода в млада възраст е 88%, с възрастта съдържанието на вода намалява до 60%).
- Съдови.Промени в спиналното кръвообращение (възникват в зряла възраст, но е възможно по-ранно развитие поради наранявания, метаболитни нарушения, инфекции).
Тези теории понякога се комбинират в едно - инволюция, която се основава на нарушение на трофизма, особено в онези тъкани, в които няма съдове. В детството има съдова мрежа в междупрешленните дискове, но след пълното формиране на архитектурата на гръбначния стълб тази мрежа се затваря от съединителна тъкан.
- Хормонална теорияпо-спорно. Хормоналният статус играе известна роля в развитието на остеохондрозата, но е неуместно да се говори само за нивата на хормоните. Тази теория е най-подходяща за жени след менопауза.
- Механична теорияговори за връзката между появата на остеохондроза и претоварването на определени части на гръбначния стълб.
- Теория на аномалиите- изолиран случай от механичната теория. Аномалиите на телата на прешлените, сливането на телата, несливането на дъгата поради неправилен биомеханизъм стимулират претоварването на гръбначните дискове и причиняват разрушаване на костната тъкан.
Тези теории имат право на съществуване, но нито една от тях не е универсална. По-правилно е остеохондрозата да се нарича многофакторно заболяване, което се характеризира с генетична предразположеност и провокиращи фактори.
Фактори, допринасящи за развитието на болестта
- Гравитационен фактор:за гръбначния стълб всяко нефизиологично изместване не е нищо повече от тригер за много мускулни реакции.
- Динамичен фактор: колкото по-голямо и по-продължително е натоварването на гръбначния стълб, толкова повече и по-дълго той е подложен на травма (хора, склонни към принудителни дългосрочни пози; постоянно повдигане на тежки предмети).
- Дисметаболитен фактор:недостатъчно хранене на гръбначния стълб поради автоимунни нарушения, токсични ефекти.
Известно е, че яденето на храна от алуминиеви съдове води до натрупването му в костите, което впоследствие ще допринесе за образуването на остеохондроза. Яденето на храна от съдове, изработени от сплав от алуминий и желязо, има неблагоприятен ефект върху човешкото тяло. При приготвяне на храна микрочастиците навлизат в стомашно-чревния тракт и тъй като съдържат и олово, този метал се натрупва в тялото, интоксикацията с което се изразява в невроостеофиброза (дефектни промени в тъканта на кръстовището на сухожилие и мускул).
- Генетичен фактор.Всеки човек има индивидуално ниво на гъвкавост, което пряко корелира със съотношението на влакната в съединителната тъкан (колаген и еластин) и се унаследява генетично. Въпреки всичко по-горе, има норми в съотношението на влакната, отклоненията водят до по-бързо износване на гръбначния стълб.
- Биомеханичен фактор– нефизиологични движения в ставната повърхност на гръбначния стълб. Това се дължи на мускулна атрофия (клиничният симптом е болка, която се появява при навеждане и завъртане).
- Асептично-възпалителен фактор– най-често бърз възпалителен процес в междупрешленните дискове. В гръбначния стълб се образуват микродефекти поради недохранване на гръбначния диск. В тези микродефекти се образуват участъци от мъртва тъкан.
Симптоми на остеохондроза на гръбначния стълб
Основният симптом на остеохондрозата е болката в гърба, която може да бъде постоянна или периодична, болезнена или остра, най-често се засилва при резки движения и физическа активност.
Остеохондрозата е често срещано заболяване сред спортистите. Възниква от несъответствие между физиологичните възможности и двигателните натоварвания, които допринасят за микротравми и износване на гръбначните тъкани.
Локализацията на симптомите зависи до голяма степен от частта на гръбначния стълб, в която възниква патологичният процес (цервикална, гръдна, лумбосакрална). Ако патологичният процес е локализиран в няколко части, тогава това състояние се нарича смесена остеохондроза.
| Вид остеохондроза | Цервикален | Гръден кош | Лумбосакрален | Смесени |
|---|---|---|---|---|
| Клинична картина |
|
|
|
болката е стабилна или се разпространява във всички части на гръбначния стълб. |
| Усложнения |
|
|
компресионна миелопатия (компресия на гръбначния мозък от различни неоплазми). |
всички усложнения, които са възможни при цервикална, гръдна, лумбосакрална остеохондроза. |
Етапи на остеохондроза
| Етапи | Първо | Второ | трето | Четвърто |
|---|---|---|---|---|
| Промени в гръбначния стълб |
|
|
Разкъсване и изместване на гръбначния диск с потапяне на други околни елементи в неговата кухина, което провокира развитието на локални симптоми на възпаление. | Разрушаване на други елементи на междупрешленната артикулация, патологично разположение на ставните повърхности, маргинални костни израстъци. |
| Оплаквания на пациентите | Липсва или показва дискомфорт при оставане в една и съща позиция за дълго време. | Дискомфорт и болка при определени видове упражнения. | Болка в гърба, шията, долната част на гърба, сакрума или опашната кост зависи от местоположението. | Постоянна болка в целия гръбначен стълб. |
Диференциална диагноза
- Остър миокарден инфаркт.Болката е съсредоточена в областта на сърцето и едва оттам се излъчва (разпространява) към врата, долната челюст и ръката. Заболяването започва без причина или след физическо натоварване с поява на притискаща болка, несвързана с движение в гръбначния стълб. След половин час болката достига своя максимум, човекът развива задух и страх от смъртта. Диагнозата се потвърждава от електрокардиограма (ЕКГ) и маркери за миокардна некроза.
- Субарахноидален кръвоизлив(кръвоизлив между арахноида и пиа матер на мозъка). В някои случаи, поради токсичния ефект на излятата кръв върху гръбначните корени, може да се появи силна болка в гръбначния стълб. Основният клиничен признак е наличието на кръв в цереброспиналната течност.
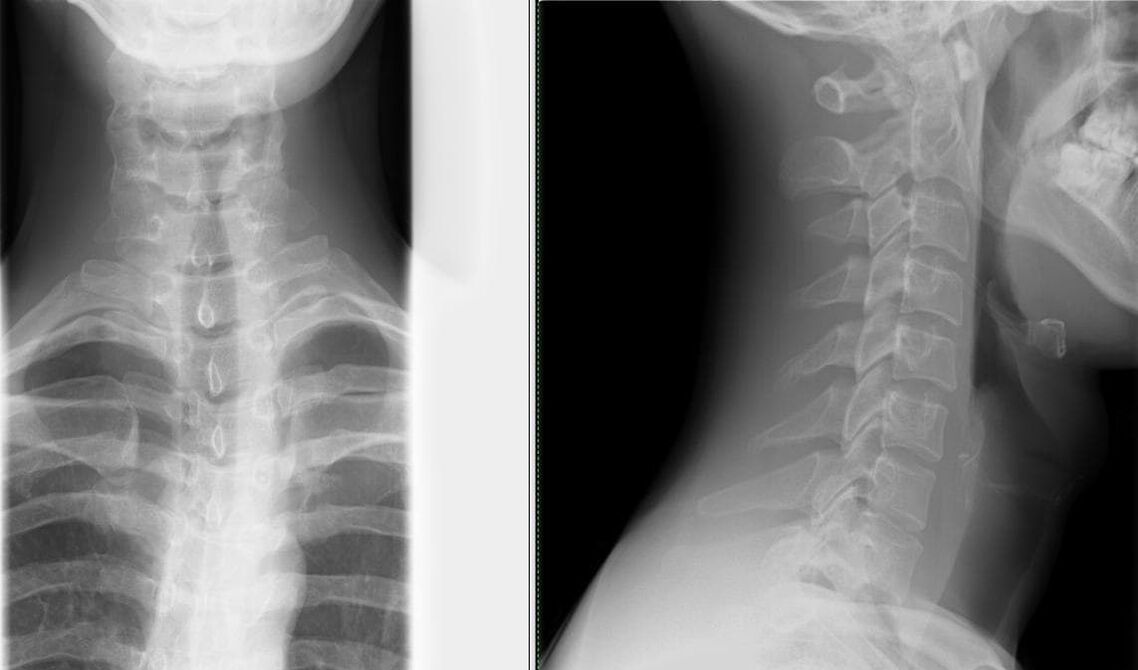
- Аномалии на гръбначния стълб.Минимален преглед: рентгенография на черепа и шийните прешлени във фронтална и странична проекция. Най-честите аномалии на гръбначния стълб са: сливане на атласа (първия шиен прешлен) с тилната кост, хлътване на краищата на тилния отвор в черепната кухина, сливане на прешлените, промени във формата и размера на прешлени.
- Шиен лимфаденитможе също да бъде придружено от болка във врата, понякога влошена от навеждане и обръщане. Поставянето на диагноза не е трудно: увеличени, болезнени лимфни възли; история на чести болки в гърлото.
- Множествена миелома.Болката в гръбначния стълб се появява постепенно, на фона на прогресивна загуба на тегло и периодична треска. Основният лабораторен признак е наличието на белтък в урината.
- Тумор или метастази в гръбначния стълб.Доказателства в полза на злокачествено новообразувание са: прогресивна загуба на телесно тегло, лабораторни промени, както и ултразвук на източниците на метастази - бъбреци, бели дробове, стомах, щитовидна жлеза, простата.
- Ревматичен и инфекциозно-алергичен полиартритдиференцирани по анамнеза, умерено повишена телесна температура и преобладаващо увреждане на големите стави.
- Маскирана депресия. Пациентите „налагат" несъществуващи патологии (в този контекст симптоми на остеохондроза), опитът да им се обясни същността на случващото се сблъсква със стена от неразбиране. Признаците на маскираната депресия са: намалено настроение, концентрация и работоспособност; нарушения на съня и апетита; суицидни мисли и действия.
- Пептична язва на стомаха и дванадесетопръстника, панкреатит и холециститсе диагностицират чрез връзката на болката с приема на храна, лабораторни изследвания (FGDS, общ кръвен тест, биохимичен кръвен тест, активност на панкреатичните ензими, ултразвуково изследване на коремните органи).
Диагностика на остеохондроза
- Най-често пациентът се оплаква от невролог, който събира анамнеза за живота и заболяването на пациента и провежда неврологичен преглед. Неврологът изследва гръбначния стълб в три варианта (изправен, седнал и легнал). Когато изследвате гърба, обърнете специално внимание на стойката, долните ъгли на лопатките, гребените на илиачните кости, положението на раменните пояси и изразеността на мускулите на гърба. По време на палпация се определят деформация, болка и мускулно напрежение.
- При установяване на диагнозата остеохондроза е необходима допълнителна консултация със специализирани специалисти за изключване на патологии с подобни симптоми (кардиолог, терапевт, ревматолог).
- Провеждане на задължителни лабораторни изследвания (общ кръвен тест, общ анализ на урината, биохимичен кръвен тест).
- Потвърждаващите проучвания са от съществено значение:
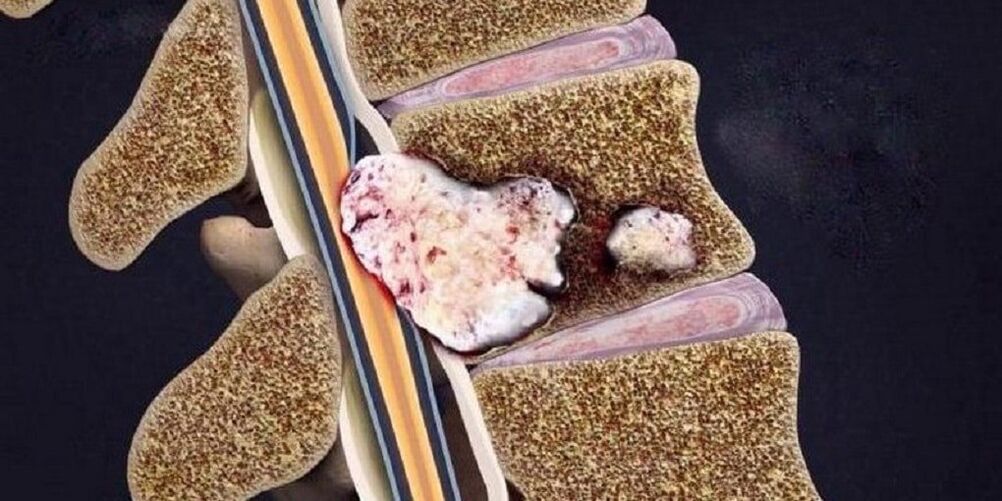
- рентгенография на гръбначния стълб в две проекции– най-простият метод за идентифициране на промени в гръбначния стълб (стесняване на пролуката между прешлените);
В зависимост от степента на рентгенографията се виждат различни промени:
Степен Първо Второ трето Четвърто Рентгенови признаци Няма радиологични признаци. Промени във височината на междупрешленните дискове. Протрузия (изпъкване в гръбначния канал) на междупрешленните дискове или дори пролапс (загуба). Образуване на остеофити (маргинални костни израстъци) в точката на контакт на прешлените. - компютърна томография (CT) и ядрено-магнитен резонанс (MRI)– използва се не само за идентифициране на промени в гръбначния стълб, но и за определяне на патологии в други органи;
- USDG MAG (ултразвукова доплерография на главните артерии на главата)– ултразвуково изследване на кръвоносната система на главата и шията, което ви позволява да диагностицирате степента на промени в кръвоносните съдове възможно най-рано.
- рентгенография на гръбначния стълб в две проекции– най-простият метод за идентифициране на промени в гръбначния стълб (стесняване на пролуката между прешлените);
Какви методи за лечение на остеохондроза има?
Лекарствена терапиятрябва да бъде строго индивидуално и диференцирано, предписването на лекарства се извършва от лекар след диагностика.
Основните лекарства, използвани при лечението на остеохондроза:
- Облекчаването на болката се извършва с помощта на аналгетици и нестероидни противовъзпалителни средства (НСПВС). Лечението с НСПВС трябва да бъде възможно най-кратко, 5-7 дни са достатъчни за облекчаване на болката. Ако болката е лошо контролирана и е необходима постоянна доза лекарства, които облекчават болката, можете да приемате селективни COX-2 инхибитори.
- Спазмолитиците намаляват болката и облекчават мускулните спазми.
- Транскутанен метод за облекчаване на болката: мехлем, чиято активна съставка е НСПВС; анестетичен крем; приложения с противовъзпалителни и аналгетични средства, за по-голям ефект се добавят кортикостероиди.
- Лечение, предназначено за регенериране на възпален или притиснат нерв, както и за подобряване на микроциркулацията на кръвта: витамини от група В, невропротективни лекарства, никотинова киселина.
- Орални хондропротектори – глюкозамин, хондроитин сулфат. Те помагат да се спрат разрушителните промени в хрущяла, когато се приемат редовно. Хондропротекторите са вградени в структурата на хрущялната тъкан, като по този начин увеличават образуването на костна матрица и намаляват разрушаването на ставите. Най-благоприятният състав: хондроитин сулфат + глюкозамин сулфат + глюкозамин хидрохлорид + нестероидни противовъзпалителни средства (НСПВС). Тези лекарства се наричат комбинирани хондропротектори.
Методи за нелекарствено лечение:
Невроортопедични мерки.Важен момент при лечението на остеохондроза е спазването на рационален режим на физическа активност. Продължителният престой в леглото и минималната физическа активност не само не са от полза за гръбначния стълб, но и водят до постоянен симптом – болки в гърба.
Лечебна физкултура (физикална терапия)се предписва, когато пациентът е в задоволително състояние (особено в периода, когато признаците на заболяването намаляват), основната цел е укрепване на мускулния корсет.
За предотвратяване на падания, подобряване на координацията на движенията и функционирането на вестибуларния апарат (от значение за пациенти в напреднала възраст), балансиращи дискове, платформи и пътеки се използват в тренировъчната терапия.
Мануална терапиясъс силна болка във врата. Предписва се с особено внимание и по строги показания. Основната цел е да се премахнат патобиомеханичните промени в опорно-двигателния апарат. Основната причина за предписване на мануална терапия е патологичното напрежение на паравертебралните мускули. Не забравяйте за редица противопоказания за този вид лечение, които са от значение за остеохондрозата - масивни остеофити (патологични израстъци на повърхността на костната тъкан), които се образуват на 4-ия етап от развитието на тази патология.
Физиотерапевтични процедури в острия период:
- ултразвук;
- фонофореза;
- ултравиолетово облъчване;
- импулсивни токове;
- невроелектрическа стимулация.
Физиотерапевтични процедури в подострия период:
- електрофореза;
- магнитотерапия.
Масаж.От всички видове се използва повърхностен, релаксиращ масаж с елементи на разтриване. Веднага след като болковият симптом се облекчи с помощта на масаж, те плавно преминават към по-интензивни елементи на триене. При овладяване на техниката на акупресурен (локален) масаж се дава предпочитание на този вид.
Въпросът за хирургичните интервенции се решава строго индивидуално, в зависимост от показанията и състоянието на пациента.

Превантивни действия

- Компетентен подбор на мебели (особено на работното място). Работният стол се състои от плоска и солидна облегалка. Леглото включва матрак с умерена твърдост, възглавница със средна мекота (по възможност ортопедичен матрак и възглавница).
- Корекция на зрение, стойка, захапка.
- Рационален избор на обувки (особено важно за шофьорите). Максималният размер на тока е 5 см.
- Носенето на фиксиращ колан, превръзка или корсет по време на работа.
- Корекция на движенията: избягвайте навеждане и обръщане, вдигайте тежести с изправен гръб и свити в коленете крака.
- Сменяйте позициите на тялото по-често: не стойте и не седнете дълго време.
- Правилно хранене: ограничете количеството сладки, солени, мазни, пикантни храни. Най-опасната храна за костите е бялата захар, тъй като извлича калций от костната тъкан. Диетата трябва да включва плодове, плодове, зеленчуци, яйца, ядки, месо, бъбреци, черен дроб, риба, бобови растения и млечни продукти.
- Пазете се от резки промени в температурата, особено опасна е горещата вода във вана, сауна, басейн и др. , тъй като отпуска мускулите на гърба и дори леко нараняване в това състояние не се усеща, но води до трагични последици за гръбначния стълб и дори като цяло за опорно-двигателния апарат.
- Водните процедури са не само превантивна мярка, но и терапевтична. Плуването съчетава разтягане и отпускане на мускулите.
- Лечение на хронични заболявания.
- Активна и редовна почивка.
Примери за ефективни упражнения за предотвратяване на цервикална остеохондроза, които могат да се изпълняват точно на работното място:
- седнал на стол, гледащ напред. Четката обхваща и поддържа долната челюст. Натискане на главата напред и надолу чрез съпротивление (фаза на напрежение); отпускайки и разтягайки мускулите на врата, бавно преместете главата си назад (фаза на релаксация);
- седнал на стол, гледащ напред. Дясната длан е на дясната буза. Бавно наклонете главата си наляво, опитайте се да докоснете лявото рамо с ухото си и останете в това положение за 3-5 секунди. Лявата длан на лявата буза и направете същото съответно на дясното рамо;
- седнал на стол, гледащ напред. Ръцете са на колене. Накланяме главата си надясно, задържаме я за 5-7 секунди и много бавно се връщаме в изходна позиция. След това накланяме главата си наляво и съответно правим същото.
Заключение
Високата честота и социална значимост на остеохондрозата определя научния интерес към този проблем. Болестта засяга не само възрастните хора, но все повече се среща сред младите хора, което привлича вниманието на невролози, неврохирурзи, ортопедични травматолози и други специалисти. Навременната диагностика и адекватното лечение на тази патология осигурява социална адаптация и качество на бъдещия живот.














































